この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
66.硬膜外麻酔について正しいのはどれか。
1.局所麻酔薬をくも膜下腔に注入する。
2.出血性素因のある患者でも安全に行える。
3.頸部に用いることができる。
4.効果発現は脊椎麻酔よりも早い。
解答3
解説
硬膜外麻酔とは、局所麻酔の一つ。 硬膜外腔に局所麻酔薬やオピオイドを投与することにより、鎮痛を得るものである。単独あるいは脊髄くも膜下麻酔、全身麻酔と併用される。手術中の鎮痛の他、カテーテルを留置して術後鎮痛に使用される。帝王切開の際に用いられることが多い。
1.× 局所麻酔薬を「くも膜下腔」ではなく硬膜外腔に注入する。硬膜外腔とは、頭蓋骨と硬膜の間の空間である。ちなみに、くも膜下腔に注入するのは脊椎麻酔(脊髄くも膜下麻酔)である。
2.× 出血性素因のある患者は、「安全に行える」とはいえない。なぜなら、出血性素因のある患者に硬膜外麻酔を行うと、硬膜外血腫が発生するリスクがあるため。ちなみに、出血性素因とは、出血しやすく止血しにくい状態(出血傾向)の素因・原因のことを指す。
3.〇 正しい。頸部に用いることができる。硬膜外麻酔は、頸部から仙骨部までの脊椎全域で適用可能である。具体的には、頸部の手術や痛みの管理において、頸部硬膜外麻酔が使用される。
4.× 効果発現は脊椎麻酔よりも「早い」のではなく遅い。なぜなら、硬膜外麻酔の効果発現は、局所麻酔薬が硬膜外腔から神経に到達するまでの時間(10〜20分程度)が必要であるため。一方、脊椎麻酔は、局所麻酔薬を直接くも膜下腔に注入するため、即効性(数分以内)に効果がある。
67.肺炎について正しいのはどれか。
1.原因はウイルス感染が多い。
2.若年者は高齢者と比較して死亡する危険性が高い。
3.肺炎球菌ワクチンの接種が推奨されている。
4.マイコプラズマ肺炎では湿性咳嗽が多い。
解答3
解説
1.× 原因は、「ウイルス」ではなく細菌感染が多い。肺炎の主な細菌として、肺炎球菌、インフルエンザ菌、黄色ブドウ球菌などである。一方、ウイルス感染(インフルエンザウイルス、RSウイルスなど)も原因となることがあるが、細菌性肺炎ほど多くない。※具体的な割合や数値をご存じの方はコメント欄にて教えてください。
2.× 逆である。「高齢者」は、「若年者」と比較して死亡する危険性が高い。なぜなら、高齢者は、基礎疾患を持つ人で特に高いため。また、免疫機能の低下や合併症の影響で重症化しやすいため、死亡率が高い。
3.〇 正しい。肺炎球菌ワクチンの接種が推奨されている。なぜなら、肺炎球菌ワクチンは、肺炎球菌による感染のリスクを抑える効果があるため。
4.× マイコプラズマ肺炎では、「湿性」ではなく乾性咳嗽が多い。乾性咳嗽(空咳)とは、痰を伴わない乾いた咳のことである。慢性閉塞性肺疾患では湿性咳嗽・気道分泌の貯蔵(痰と咳)が症状である。
68.心房細動について正しいのはどれか。
1.若年者で罹患率が高い。
2.僧帽弁狭窄症は原因となる。
3.くも膜下出血の発症リスクとなる。
4.心電図では異常Q波の出現が特徴である。
解答2
解説
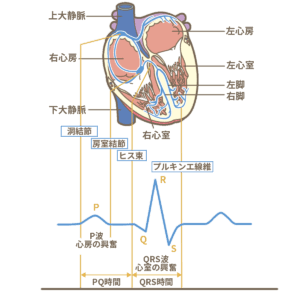
心房細動は、心原性脳塞栓症の原因として最も多い不整脈である。心房細動は、心臓がこまかく震えている状態である。血栓ができやすいため脳塞栓の原因として最も多い。心房細動の特徴として、心房の興奮が形・大きさともに不規則であり、基線が揺れている(f波)。心房が正常に収縮しないためにP波が消失し、QRS波が不規則である。
心房細動を洞調律に戻す非薬物療法には、カテーテルアブレーションのほかに、R波に同期させた電気的除細動(同期カルディオバージョン)がある。電気的除細動は、血行動態が不安定で強い症状を伴う場合、抗不整脈薬による治療が無効または使用困難な場合などに選択される。
1.× 「若年者」ではなく高齢者で罹患率が高い。なぜなら、高齢になると心臓の機能が低下し、電気信号を伝える組織が衰えたり変質したりして断線やショートを起こしやすくなるため。
2.〇 正しい。僧帽弁狭窄症は原因となる。僧帽弁狭窄症とは、僧帽弁の開口部が狭くなり、左心房から左心室への血流が妨害(閉塞)されている状態である。つまり、僧帽弁狭窄症では左房圧が上昇し、心房が拡張して心房細動が誘発されやすくなる。
3.× くも膜下出血の発症リスク「とはならない」。くも膜下出血は動脈瘤破裂が原因で発生する。一方で、心房細動は、脳梗塞(特に心原性脳塞栓症)を引き起こす。これは、心房内で血液がよどむことによって血栓が形成されやすくなり、血栓が飛んで脳動脈を閉塞するためである。ちなみに、くも膜下出血とは、くも膜と呼ばれる脳表面の膜と脳の空間(くも膜下腔と呼ばれ、脳脊髄液が存在している)に存在する血管が切れて起こる出血である。
4.× 心電図では異常Q波の出現が特徴であるのは、心筋梗塞を疑う。ST上昇、異常Q波、冠性T波がみられている場合は、心筋梗塞を疑う。心筋梗塞では、T波の増高が最も早くみられ、時間の経過と共に【ST上昇→異常Q波→冠性T波】がみられるようになる。ちなみに、異常Q波とは、幅が0.04秒以上、または、Q波の深さがR波の高さの1/4であることを指す。また、冠性T波とは、急性心筋梗塞を発症してから1~4週後に認められる左右対称性の陰性T波である。発作時、安静時ともにT波は陽性となる。
(図引用:「看護師 イラスト集【フリー素材】」看護roo!様HPより)
69.高尿酸血症について正しいのはどれか。
1.ヒスタミンと関連がある。
2.尿管結石の原因となる。
3.痛風発作の初発部位は手の指節間関節である。
4.自己免疫疾患である。
解答2
解説
高尿酸血症とは、血清尿酸値が7.0mg/dLを正常上限とし、これを超えるものと定義する。男性が圧倒的に多く男女比約20:1の割合である。高尿酸血症の原因は、一般的に生活習慣の乱れによるものが大半である。食事ではアルコールは重要であり、特にビールのとりすぎは高尿酸血症の原因としてよく知られている。
続発性高尿酸血症とは、別の病気や薬剤などによって二次的に高尿酸血症となるもの。原因として、白血病、腎不全、骨髄腫、先天性尿酸代謝異常、利尿菜やアスピリンの服用などである。高尿酸血症は、体内における産生亢進(産生過剰型)と腎からの排泄低下(排泄低下型)などに起因する。
1.× ヒスタミンと関連があるのは、アレルギー反応である。ヒスタミンとは、酸素が不足すると細胞から放出される「発痛物質」の1つである。また、アレルギー様症状を呈する化学物質である。組織周辺の肥満細胞や血中の好塩基球がアレルギー反応の際に分泌される。血圧降下血管透過性亢進、血管拡張作用がある。ちなみに、高尿酸血症は、プリン体代謝の異常や尿酸排泄の低下と関連がある。
2.〇 正しい。尿管結石の原因となる。尿路結石症とは、尿路に、結石(尿に含まれるカルシウム・シュウ酸・リン酸・尿酸などが結晶化したもの)ができる病気である。結石のできる位置によって、腎結石(腎臓内にある結石) 、尿管結石、膀胱結石などと呼ばれる。結石ができる原因は明確に分かっていないが、リスク要因としては体質遺伝の他、生活習慣が大きく関わっているとされている。典型的な最初の症状は脇腹から下腹部にかけての突然の激痛である。 「動くと痛い」というのは結石の症状ではなく筋肉や骨からの症状のことが多いが、尿管結石の場合はじっとしていてももだえるほどの症状が出ることがある。 また、結石によって閉塞した部位の中枢側の尿路が拡張し、腰背部の仙痛発作が起こる。治療としては、①体外衝撃波腎・尿管結石破砕術、②経尿道的尿路結石除去術、③経皮的尿路結石除去術(もしくは②と③を同時に併用する手術)などがあげられる。
3.× 痛風発作の初発部位は、「手の指節間関節」ではなく第1中足趾関節である。痛風とは、体内で尿酸が過剰になると、関節にたまって結晶化し、炎症を引き起こして腫れや痛みを生じる病気である。風が患部に吹きつけるだけで激しい痛みが走ることから痛風と名づけられたといわれている。男性に頻発する単関節炎で、下肢、特に第1中足趾関節に好発する。尿酸はプリン体の代謝の最終産物として産生され、代謝異常があると尿酸の産生過剰・排泄障害が生じ高尿酸血症となる。高尿酸血症は痛風や腎臓などの臓器障害を引き起こすほか、糖尿病や脂質異常症などの生活習慣を合併しやすい。
4.× 「自己免疫疾患」ではなく代謝異常疾患である。一方、自己免疫疾患は、免疫系が自己の組織を攻撃する病態を指す(例:関節リウマチ、全身性エリテマトーデス)。
関節リウマチは、関節滑膜を炎症の主座とする慢性の炎症性疾患である。病因には、遺伝、免疫異常、未知の環境要因などが複雑に関与していることが推測されているが、詳細は不明である。関節炎が進行すると、軟骨・骨の破壊を介して関節機能の低下、日常労作の障害ひいては生活の質の低下が起こる。関節破壊(骨びらん) は発症6ヶ月以内に出現することが多く、しかも最初の1年間の進行が最も顕著である。関節リウマチの有病率は0.5~1.0%とされる。男女比は3:7前後、好発年齢は40~60歳である。
【症状】
①全身症状:活動期は、発熱、体重減少、貧血、リンパ節腫脹、朝のこわばりなどの全身症状が出現する。
②関節症状:関節炎は多発性、対称性、移動性であり、手に好発する(小関節)。
③その他:リウマトイド結節は肘、膝の前面などに出現する無痛性腫瘤である。内臓病変は、間質性肺炎、肺線維症があり、リウマトイド肺とも呼ばれる。
【治療】症例に応じて薬物療法、理学療法、手術療法などを適宜、組み合わせる。
(※参考:「関節リウマチ」厚生労働省HPより)
70.過敏性腸症候群でよくみられるのはどれか。
1.発熱
2.嘔吐
3.下痢
4.血便
解答3
解説
1.× 発熱は、腸管の感染症や炎症性疾患(例:潰瘍性大腸炎、クローン病)でみられる症状である。
2.× 嘔吐の原因として様々である。体内に入り込んだ異物や、毒性のあるものを体外に排出するための防御反応として起こる場合もあるが、急性胃炎、胃潰瘍、十二指腸潰瘍、腸閉塞症(イレウス)のほか、片頭痛やメニエール病、脳腫瘍などの病気が原因で起こる場合もある。
3.〇 正しい。下痢は、過敏性腸症候群でよくみられる。過敏性腸症候群とは、通常の検査では腸に炎症・潰瘍・内分泌異常などが認められないにも関わらず、慢性的に腹部の膨張感や腹痛を訴えたり、下痢や便秘などの便通の異常を感じる症候群である。腸の内臓神経が何らかの原因で過敏になっていることにより、引き起こされると考えられている。それぞれタイプが存在し、①下痢型(ストレスや緊張などのわずかなきっかけによって腹痛と激しい便意とともに下痢を生じる)、②便秘型(便秘に伴ってお腹の張りなどの症状が起こる)、③混合型(便秘と下痢が交互に繰り返すもの)がある。
4.× 血便とは、赤い血が混じっている便である。一方、下血は黒い血が混じっている便のことをいう。赤い便(血便)は、下部消化管、すなわち回腸や大腸・肛門からの出血が原因である。一方、黒い便(下血)の原因は、上部消化管、つまり食道、胃、十二指腸などの上部小腸からの出血である。
クローン病とは、小腸や大腸などの粘膜に、慢性的な炎症を引き起こす病気のことで、クローン病は10~20歳代で発症するケースが多く、主に小腸や大腸に炎症が現れる。現在のところ、はっきりした発症原因はよく分かっていない。一般的な症状は腹痛と下痢である。しかし、口から肛門まで全ての消化器官に炎症を引き起こす可能性があるため、症状は人によって大きく異なる。栄養の消化吸収障害、炎症による消耗に伴う必要エネルギーの増加などが起こるため、食事・栄養管理は重要である。したがって、クローン病の食事療法は高カロリー・低脂肪食・低残渣食が基本とされている。低残渣食とは、胃腸に負担をかけないように調整した食事のことで、日常の食事で胃腸にもっとも負担をかける成分は食物繊維で、それを制限し負担をかけやすい脂肪の多い物・刺激の強い物・極端に冷たい物などを控えた食事のことである。必要エネルギーの補給のほか、腸管の安静と食事性アレルゲンの除去を目的として栄養療法を行う。治療では小腸や大腸などの炎症や、過剰な免疫作用を抑える薬物療法が中心に行われる。
 国試オタク
国試オタク 
