この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
問題66 特発性大腿骨頭壊死で正しいのはどれか。
1.初期の免荷は不要である。
2.成長期の血流障害が背景となる。
3.CT検査は確定診断に有用である。
4.ステロイド薬服用が関係している。
答え.4
解説
特発性大腿骨頭壊死症とは、大腿骨頭の一部が、血流の低下により壊死(骨が腐った状態ではなく、血が通わなくなって骨組織が死んだ状態)に陥った状態である。特発性大腿骨頭壊死症は、危険因子により、ステロイド関連、アルコール関連、そして明らかな危険因子のない狭義の特発性に分類されている。
1.× 初期の免荷は、「不要」ではなく必要である。
治療法は年齢、内科的合併症、職業、活動性、片側性か両側性か、壊死の大きさや位置などを考慮して決定する。①保存療法と②手術療法が選択されるが、まずは杖による免荷や、体重維持、長距離歩行の制限、重量物の運搬禁止などの生活指導を行う。
2.× 「成長期」ではなく成人期の血流障害が背景となる。
好発年齢は、全体では30~50歳代、男性では40歳代、女性では60歳代が多い。働き盛りの年代に好発する。男女比は、全体では1.5:1である。
3.× 「CT検査」ではなくMRI検査は確定診断に有用である。
なぜなら、早期には単純X線(レントゲン)で変化が見えないため。核磁気共鳴画像法(MRI)とは、核磁気共鳴現象を利用して生体内の内部の情報を画像にする方法である。治療前にがんの有無や広がり、他の臓器への転移がないかを調べたり、治療の効果を判定したり、治療後の再発がないかを確認するなど、さまざまな目的で行われる精密検査である。
4.〇 正しい。ステロイド薬服用が関係している。
特発性大腿骨頭壊死症は、危険因子により、ステロイド関連、アルコール関連、そして明らかな危険因子のない狭義の特発性に分類されている。
【ステロイドの機序】
ステロイドは細胞の中に入った後にグルココルチコイド受容体に結合する。ステロイドの結合したグルココルチコイド受容体は、細胞の核内へ移行し、炎症に関与する遺伝子の発現を調節すると言われている。 この結果として強力な抗炎症作用と免疫抑制作用が発揮される。
【ステロイドの副作用】
軽度:中心性肥満、体重増加、満月様顔貌
重度:消化管潰瘍、糖尿病、感染症、骨粗鬆症・骨壊死、筋炎、精神症状(抑うつ、せん妄)
ステロイドを長期的に内服した場合、体内でステロイドホルモンが分泌されなくなることがある。そのため、急に薬の内服を止めると体内のステロイドホルモンが不足し、倦怠感や血圧低下、吐き気、低血糖などの症状が起こることがある。これをステロイド離脱症候群という。
(※参考:「副腎皮質ステロイド」日本リウマチ学会様HP)
問題67 16歳の女子。バレーボールの試合中、ジャンプで着地した際に左膝に激痛が走った。試合は続行できたが、痛みが引かないため来所した。来所時、ラックマンテストが陽性であった。
来所時の対応で誤っているのはどれか。
1.膝蓋跳動の有無を確認する。
2.MRI検査を勧める。
3.早期からスクワット訓練を指導する。
4.発症予防プログラムが有効である。
答え.3
解説
・16歳の女子。
・ジャンプで着地した際に左膝に激痛。
・痛みが引かない。
・来所時、ラックマンテスト陽性。
→Lachmanテスト(ラックマンテスト)は、膝関節前十字靱帯損傷の検査である。背臥位で膝関節を20~30度屈曲させて、下腿部近位端を斜め前方へ引き出す。陽性の場合、脛骨は止まることなく前方に出てくる。
1.〇 正しい。膝蓋跳動の有無を確認する。
なぜなら、膝関節前十字靱帯損傷のほかにも膝関節の腫れや他の異常を評価するため。膝蓋跳動は、関節貯留液の有無の検査である。膝蓋骨を押すと大腿骨に衝突してコツコツと音がすると陽性である。
2.〇 正しい。MRI検査を勧める。
なぜなら、MRI検査は、軟部組織の損傷を評価するのに非常に有用であるため。核磁気共鳴画像法(MRI)とは、核磁気共鳴現象を利用して生体内の内部の情報を画像にする方法である。治療前にがんの有無や広がり、他の臓器への転移がないかを調べたり、治療の効果を判定したり、治療後の再発がないかを確認するなど、さまざまな目的で行われる精密検査である。
3.× 早期からスクワット訓練を「指導してはならない」。
なぜなら、本症例は膝関節前十字靱帯損傷が疑われているため。膝前十字靭帯の役割として、下腿の前方逸脱を防ぐ働きを持つ。スクワットを行うことで、さらに前十字靭帯の損傷が増悪する可能性が考えられる。
4.〇 正しい。発症予防プログラムが有効である。
「ACL損傷予防プログラムの効果に関する最近のメタ解析では、ACL損傷予防プログラムを行うことによって、全てのACL損傷を対象とした場合には、ACL損傷は50%減少し、女性の非接触型損傷を対象とした場合には、67%減少すると報告されている。一方、男性選手に対するACL損傷予防プログラムの効果については良く分かっていない」と記載されている(※引用:「前十字靭帯損傷予防プログラムとエビデンス」著:中瀬順介)
問題68 高齢者の骨折で誤っているのはどれか。
1.緻密骨に多く起こる。
2.転倒で生じやすい。
3.軽度の外力で生じる。
4.自家矯正能が乏しい。
答え.1
解説
骨粗鬆症は閉経後の女性に多く、骨の変形や痛み、易骨折性の原因となる。高齢者に多い骨折は①大腿骨頸部骨折、②脊椎圧迫骨折、③橈骨遠位端骨折、④上腕骨頸部骨折などがあり、これらは「高齢者の4大骨折」と呼ばれている。
1.× 「緻密骨」ではなく海綿骨に多く起こる。
高齢者の骨折は、一般的に骨粗鬆症が背景として考えられ、骨が脆くなったスポンジ状骨(骨の内部の網目状の部分)で起こる。ちなみに、骨には、①外側(皮質骨:緻密骨)と②内側(海綿骨)がある。海綿骨の表面は、皮質骨(緻密骨)で覆われ、その外層に骨膜が存在する。
2.〇 正しい。転倒で生じやすい。
加齢により、筋力の減少、バランス感覚の低下、視覚障害などが関与し転倒する。
3.〇 正しい。軽度の外力で生じる。
なぜなら、高齢者の骨は、骨粗鬆症が背景として考えられるため。粗鬆症とは、骨量が減って骨が弱くなり、骨折しやすくなる病気である。原因として、閉経による女性ホルモンの低下や運動不足・喫煙・飲酒・栄養不足・加齢などである。骨粗鬆症の患者は、わずかな外力でも容易に圧迫骨折(特に胸腰椎)、大腿骨頚部骨折、橈骨遠位端骨折を起こしやすい(※参考:「骨粗鬆症」日本整形外科学会様HPより)。
4.〇 正しい。自家矯正能が乏しい。
ちなみに、自家矯正能とは、骨折が曲がったまま、変形してくっついたとしても、自然にまっすぐになっていくという能力のことである。加齢に伴って、骨の再生能力や自然治癒能力は低下する。
問題69 高所から転落した患者の単純エックス線像を示す。
合併症で考えられないのはどれか。
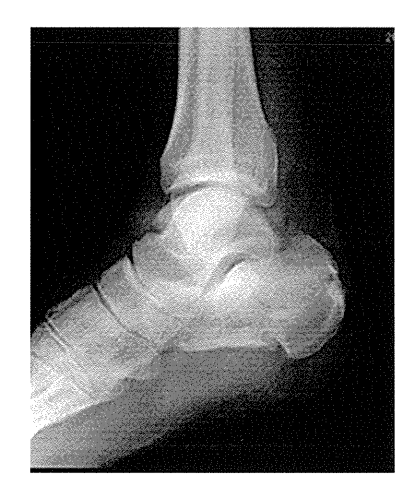
1.椎体圧迫骨折
2.複合性局所疼痛症候群タイプⅠ
3.阻血性壊死
4.腓骨筋腱炎
答え.3
解説
1.〇 椎体圧迫骨折
圧迫骨折とは、背骨の椎体と言う部分が潰されるように骨折した状態である。尻もちなどの外力による受傷が多く見られる。女性の高齢者に多く見られる代表的な骨折である。
2.〇 複合性局所疼痛症候群タイプⅠ
複合性局所疼痛症候群とは、軟部組織もしくは骨損傷後(Ⅰ型:反射性交感神経性ジストロフィー)または神経損傷後(Ⅱ型:カウザルギー)に発生して、当初の組織損傷から予測されるより重度で長期間持続する、慢性の神経障害性疼痛である。その他の症状として、自律神経性の変化(例:発汗、血管運動異常)、運動機能の変化(例:筋力低下、ジストニア)、萎縮性の変化(例:皮膚または骨萎縮、脱毛、関節拘縮)などがみられる。疼痛をコントロールしながら、左手(疼痛側)の使用機会を増やす介入が必要である。
3.× 阻血性壊死は、合併症で考えられない。
阻血性骨壊死とは、骨壊死または骨梗塞ともいい、血液供給が阻害されることによりおこる骨組織の壊死である。 早期段階では、症状がみられない場合がある。 悪化していくと関節の痛みが増し、動きが制限されることがある。骨壊死が最も起こりやすい部位は、大腿骨頭、膝関節、肩関節の上腕骨頭などである。 男性および30~50歳で起こることが最も多く、しばしば両股関節や両肩関節に起こる。危険因子には、骨折、関節脱臼、アルコール依存症、高用量ステロイドの使用などがあげられる。また、この症状は、明確な理由が無くても発生する場合もある。
4.〇 腓骨筋腱炎
腓骨筋腱炎の原因は、かかとの骨の傾きや普段の歩き方・走り方の癖や過度の運動による負荷、足首の捻挫などである。腓骨筋腱炎とは、腓骨筋というふくらはぎの外側から、外くるぶし後方を通り足の骨に付く筋肉の腱に炎症が起きた状態である。
問題70 外傷性脱臼の発生要因で正しいのはどれか。
1.非感染性の炎症
2.関節包の断裂
3.弛緩性の麻痺
4.関節面の破壊
答え.2
解説
外傷性脱臼とは、事故や転落などによって関節が脱臼することを指す。片方の関節に接触している場合を「亜脱臼」、関節同士が完全に離れている場合を「完全脱臼」という。外傷性脱臼は、肩関節(約50%)が最も多く、次いで肘関節である。外傷性脱臼の特徴として、捻挫や亜脱臼より高度な関節包や靭帯の損傷を伴う。
1.× 非感染性の炎症が外傷性脱臼の発生要因とはいえない。
炎症4徴候として、疼痛や腫脹、発赤、熱感があげられる。
2.〇 正しい。関節包の断裂は、外傷性脱臼の発生要因である。
なぜなら、関節包は、関節を形成する骨を結びつけ、関節を安定化させる役割を果たすため。外力や事故などにより関節包が断裂すると、関節の位置がずれて脱臼する可能性がある。
3.× 弛緩性の麻痺は、「外傷性脱臼」ではなく麻痺性脱臼の発生要因である。
麻痺性脱臼とは、麻痺によって関節が支えられなくなり脱臼してしまうことを指す。片麻痺(脳血管障害)、神経麻痺、脳性麻痺などが原因として挙げられる。ちなみに、弛緩性麻痺とは、筋あるいは筋を直接支配する末梢運動神経の障害によるもので、筋緊張の低下を認める麻痺のことである。
4.× 関節面の破壊が外傷性脱臼の発生要因とはいえない。
関節面の破壊は、主に関節リウマチにおこる。
関節リウマチは、関節滑膜を炎症の主座とする慢性の炎症性疾患である。病因には、遺伝、免疫異常、未知の環境要因などが複雑に関与していることが推測されているが、詳細は不明である。関節炎が進行すると、軟骨・骨の破壊を介して関節機能の低下、日常労作の障害ひいては生活の質の低下が起こる。関節破壊(骨びらん) は発症6ヶ月以内に出現することが多く、しかも最初の1年間の進行が最も顕著である。関節リウマチの有病率は0.5~1.0%とされる。男女比は3:7前後、好発年齢は40~60歳である。
【症状】
①全身症状:活動期は、発熱、体重減少、貧血、リンパ節腫脹、朝のこわばりなどの全身症状が出現する。
②関節症状:関節炎は多発性、対称性、移動性であり、手に好発する(小関節)。
③その他:リウマトイド結節は肘、膝の前面などに出現する無痛性腫瘤である。内臓病変は、間質性肺炎、肺線維症があり、リウマトイド肺とも呼ばれる。
【治療】症例に応じて薬物療法、理学療法、手術療法などを適宜、組み合わせる。
(※参考:「関節リウマチ」厚生労働省HPより)
 国試オタク
国試オタク 
